L'électroencéphalographie est l'étude de l'activité électrique du cerveau. Elle repose sur le fait que les neurones, qui sont les cellules constituant la substance grise du cerveau, communiquent entre elles en envoyant des signaux électriques appelés potentiels d'action et potentiels post-synaptiques. Alors que le potentiel d'action n'est pas perceptible en surface, le potentiel post-synaptique, assimilé à un dipôle, peut être enregistré. L'orientation des neurones influence également de manière importante la distribution du champ électrique. Seules les cellules pyramidales possédant une orientation privilégiée contribuent au potentiel de surface. Leur organisation en macrocolonnes perpendiculaires à la surface du cortex cérébral est l'une des raisons pour laquelle les enregistrements sont possibles. L'électroencéphalogramme (EEG) est dont l'enregistrement de l'activité électrique intégrée d'un grand nombre de neurones, chaque électrode recevant le signal de centaines de milliers de cellules.
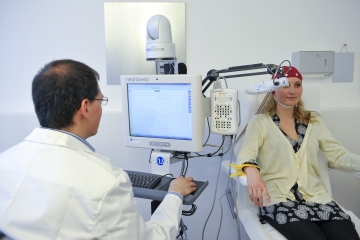
Il existe deux types d'enregistrement, en surface et profond. L'enregistrement en surface est réalisé au moyen d'un bonnet contenant une vingtaine d'électrodes disposées de manière symétrique et permettant de couvrir l'ensemble du cortex cérébral. Il s'agit d'un examen non invasif couramment effectué en pratique ambulatoire. L'enregistrement profond, réalisé par le biais d'électrodes disposées sur une grille à la surface même du cerveau ou d'électrodes profondes insérées dans le cerveau, nécessite quant à lui une opération chirurgicale, ne se fait qu'en milieu hospitalier et pour des indications très précises.
L'EEG est le seul examen mesurant directement et en temps réel l'activité électrique cérébrale. Sa résolution temporelle de l'ordre de quelques millisecondes permet une analyse fine de l'évolution de cette activité et est très utile pour l'étude, par exemple de la propagation des crises d'épilepsie.
Les indications sont donc très larges :
- les crises d'épilepsie de toutes sortes (tonico-cloniques, absence, partielles complexes ou simples c'est-à-dire avec ou sans rupture de contact, etc.)
- les syncopes ou perte de connaissance brutale
- les états confusionnels
- les phénomènes paroxystiques neurologiques (déjà-vu/déjà-vécu par exemple).
- les variations de vigilance allant jusqu'au coma
- les troubles métaboliques (problèmes électrolytiques par exemple du sodium, insuffisance hépatique ou rénale, etc.)
- les infections touchant le cerveau (encéphalites)
- la maladie de Creutzfeldt-Jakob
- les troubles du sommeil
- les démences ou suspicion de troubles cognitifs.
L'examen standard réalisé en ambulatoire consiste en un enregistrement de surface d'une durée de 20 minutes environ. Il faut compter environ 45 minutes en tout avec le temps de préparation. Le patient est confortablement assis sur un fauteuil d'examen, un bonnet posé sur la tête. Afin de diminuer au maximum les résistances pouvant altérer le signal entre le cuir chevelu et les électrodes du bonnet, du gel est appliqué dans les cheveux au niveau de chaque électrode. Deux électrodes ou pinces appliquées aux poignets enregistre le rythme cardiaque durant tout l'examen.
Plusieurs manœuvres sont effectuées pendant l'enregistrement afin d'étudier les rythmes cérébraux de base et mettre en évidence d'éventuelles anomalies. On demande au patient de fermer et ouvrir les yeux à plusieurs reprises ce qui permet d'étudier le rythme de fond. Il est ensuite demander au patient une hyperpnée où pendant trois minutes il doit respirer lentement et profondément. Cette première manœuvre de provocation induit une hypocapnie (baisse de la concentration du CO2) amenant à une alcalose provoquant une constriction des vaisseaux cérébraux. Le cerveau est donc mis sous pression par diminution de son oxygénation. On recherche une modification du rythme de base, une accentuation d'anomalies préexistantes ou leur mise en évidence. Ce test peut être réalisé dès 3 ans et ses contre-indications principales sont les pathologies cardiaques ou respiratoires sévères. Une fois le cerveau revenu a son oxygénation de base, ce qui prend quelques minutes, un deuxième test de provocation, la stimulation lumineuse intermittente est effectuée. Des trains de flashs lumineux sont présentés en face du patient les yeux fermés puis ouverts à différentes fréquences. On recherche à ce moment-là une activité anormale dépendant de la lumière (photo-paroxystique). On laisse ensuite le patient le plus calme possible pour la dernière partie de l'enregistrement, en le laissant même s'assoupir, de nombreuses anomalies étant révélées par les premiers stades du sommeil. Il est souvent utile, surtout en cas de forte suspicion clinique, de répéter l'examen pour augmenter sa sensibilité.
Suite à cet enregistrement de surface standard peut être proposé un enregistrement de sieste (plutôt chez les enfants) ou de privation de sommeil (plutôt chez les adultes). Cet examen, toujours réalisé au moyen du même bonnet dure plus longtemps (jusqu'à 90 minutes d'enregistrement) et a pour but d'explorer l'activité cérébrale lors des premiers stades du sommeil. De plus le fait de priver le patient de sommeil sensibilise l'examen et augmente les chances de détecter des anomalies. Le patient est confortablement couché sur un lit d’examen et après quelques manœuvres d’ouverture/fermeture des yeux, on le laisse dormir pendant une heure environ.
Finalement des enregistrements de surface de longue durée, qui se font en milieu hospitalier, peuvent être effectués. Les électrodes sont alors individuellement collées sur le cuir chevelu et le patient enregistré pendant au minimum une nuit.
L'ensemble de ces examens sont complétés en parallèle par un enregistrement vidéo permettant de mettre en corrélation les anomalies électroencéphalographiques et les signes cliniques éventuellement associés. Cette analyse permet également parfois d'exclure une origine neurologique à certains symptômes suspects si le patient les ressent durant l'enregistrement et qu'aucune anomalie n'est observée à l'EEG.